Téléchargez cette page en pdf en cliquant ici.
SOMMAIRE
1. Qu'est-ce que la protoporphyrie érythropoïétique (PPE et PPLX) ?
2. Quelles sont les causes de la PPE et de la PPLX ?
3. Quels sont les symptômes de la PPE et de la PPLX ?
4. Quelles sont les caractéristiques de la PPE et de la PPLX ?
5. Comment faire le diagnostic d’une PPE et d’une PPLX ?
6. La PPE et la PPLX sont-elles des maladies héréditaires ?
7. La PPE et la PPLX sont-elles des maladies dangereuses ?
8. Protection contre la lumière dans la PPE et la PPLX.
9. Quels sont les traitements de la PPE et de la PPLX ?
10. Soins et interventions de support utilisés dans la PPE et la PPLX.
11. Informations complémentaires relatives à la PPE et la PPLX.
12. Peut-on guérir la PPE et la PPLX ?
13. Où puis-je obtenir davantage d'informations au sujet de la PPE et de la PPLX ?
1. Qu'est-ce que la protoporphyrie érythropoïétique ?
La PPE est une maladie très rare qui a été décrite pour la première fois en 1961. Les personnes atteintes de PPE souffrent de douleurs cutanées qui débutent après qu’elles soient allées en l'extérieur, au soleil ou après s’être exposées à une forte lumière artificielle. Les symptômes apparaissent dans la petite enfance et peuvent être très douloureux. La PPE est une maladie héréditaire. Elle a été retrouvée chez une personne sur 58 000 à 200 000 en Europe mais est rare en Afrique. Les symptômes de la PPE sont dus à l’accumulation importante d’un produit naturel appelé protoporphyrine lors de la fabrication des globules rouges dans la moelle osseuse.2. Quelles sont les causes de la PPE et de la PPLX ?
Les patients atteints de PPE ont un déficit d’activité au niveau d’une enzyme appelée ferrochélatase, dont le rôle est d’ajouter du fer à la protoporphyrine pour fabriquer de l'hème. Une enzyme est une protéine qui aide à transformer un produit chimique en un autre produit chimique à l'intérieur de la cellule. Le déficit d’activité de la ferrochélatase provoque l'accumulation de protoporphyrine dans les globules rouges.Dans la PPL X, l'accumulation de protoporphyrine est provoquée par une activité augmentée de la toute première enzyme de la chaine de fabrication de l’hème, l'ALA synthase 2. Cela provoque également l'accumulation de protoporphyrine dans les globules rouges. Dans de très rares cas, un autre gène peut être impliqué et avoir un mode de transmission différent.
Lorsque le sang circule dans les petits vaisseaux sanguins de la peau, les protoporphyrines peuvent absorber l'énergie de la lumière. Cela déclenche une réaction chimique phototoxique qui provoque des lésions tissulaires, des démangeaisons et des sensations de brûlure. Si les vaisseaux sanguins sont gravement endommagés, des liquides sanguins fuient vers les tissus environnants, provoquant un gonflement (œdème) et une rougeur de la peau.
La partie de la lumière solaire absorbée par les protoporphyrines est différente de celle qui provoque le classique « coup de soleil ». Les coups de soleil sont causés par des rayons ultraviolets (UV) invisibles, mais dans la PPE, la peau est sensible à la lumière visible. La lumière qui cause la douleur dans la PPE, contrairement à celle qui cause les coups de soleil, peut traverser les vitres.
3. Quels sont les symptômes de la PPE et de la PPLX ?
L'exposition de la peau à une lumière vive provoque d'abord des picotements et des démangeaisons, puis la peau devient extrêmement douloureuse, rouge et enflée. Les symptômes commencent généralement après quelques minutes d'exposition à la lumière, mais cela peut varier d'un individu à l'autre et dépend également de l'intensité de la lumière. Les symptômes peuvent mettre des heures ou des jours à disparaître complètement et pendant ce temps, la peau peut être extrêmement sensible à la lumière, à la température, au toucher ou au vent. La lumière n'a pas besoin d'être directe : une lumière réfléchie par l'eau, la neige et le sable, ou qui traverse des vitres peut également déclencher une réaction phototoxique.La PPE débute généralement dans l'enfance. Les bébés peuvent pleurer ou crier après avoir été exposés au soleil. Les enfants plus âgés peuvent se plaindre de brûlures, agiter leurs mains en l'air ou les mettre dans de l'eau froide pour essayer de soulager la douleur. La PPE et la PPLX affectent généralement les hommes et les femmes de la même manière.
La plupart des personnes atteintes de PPE et de PPLX déclarent que leur qualité de vie est mauvaise car elles ne peuvent pas sortir facilement avec les autres, elles doivent porter des gants, des chapeaux et même des masques, elles peuvent avoir mal pendant plusieurs jours, elles sont anxieuses et elles se sentent mal comprises par les autres personnes.
4. Quelles sont les caractéristiques de la PPE et de la PPLX ?
Même lorsque la douleur est intense, la peau semble généralement normale. Parfois, il peut y avoir un gonflement de la peau, initialement avec l'apparition d'une urticaire et de quelques rougeurs. Avec le temps, la peau des jointures des doigts peut s'épaissir et de petites cicatrices peuvent apparaître sur le nez, les joues et le dos des mains.5. Comment faire le diagnostic d’une PPE et d’une PPLX ?
Un diagnostic de PPE ou de PPLX doit être suspecté lorsqu'une personne se plaint de douleurs dans les zones de peau exposées à la lumière. Pour établir le diagnostic, un échantillon de sang doit être prélevé au patient, puis envoyé en étant maintenu à l'abri de la lumière à un laboratoire spécialisé dans le diagnostic des porphyries. L’analyse de sang mesure la concentration des protoporphyrines contenues dans les globules rouges (protoporphyrines érythrocytaires). Un dosage des porphyrines dans les urines n'est d'aucune utilité dans le cadre du diagnostic ou du suivi d’une PPE ou d’une PPLX. Pour confirmer le diagnostic ou conseiller la famille (conseil génétique), des tests génétiques peuvent être effectués.Puisque la PPE et la PPLX sont des maladies aussi rares, la plupart des médecins ne les connaissent pas suffisamment. Il peut s'écouler des années avant que la PPE ne soit suspectée et qu'un diagnostic ne soit posé.
6. La PPE et la PPLX sont-elles des maladies héréditaires ?
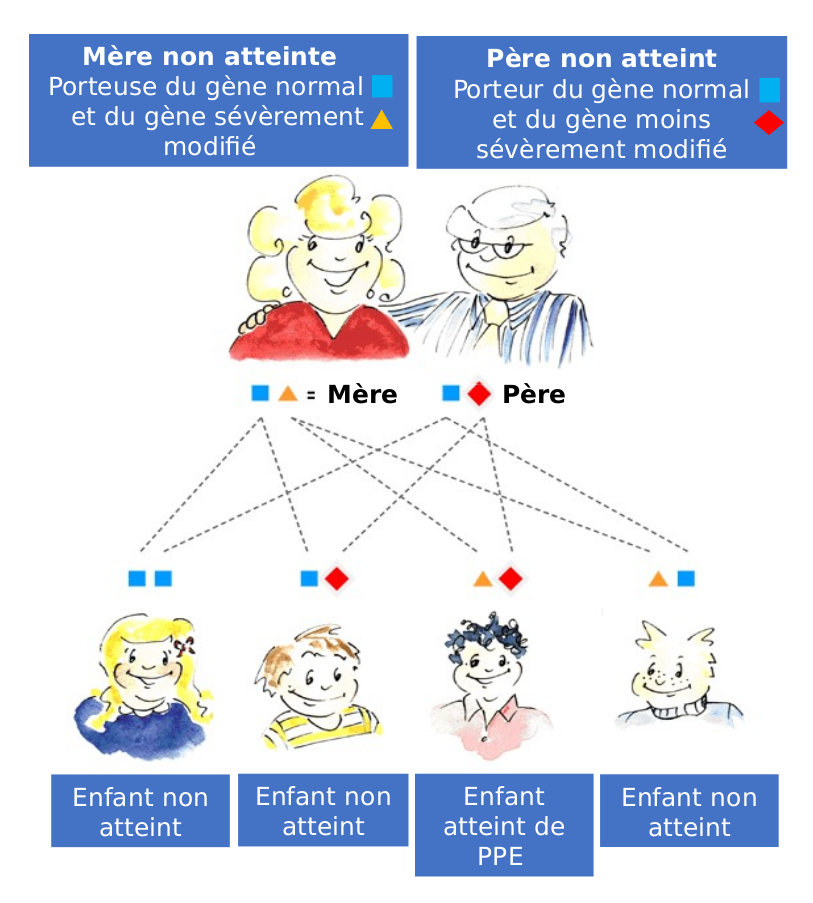
Dans la plupart des cas, la PPE est héréditaire, mais de nombreux patients atteints de PPE ne savent pas si d'autres membres de leur famille sont porteurs ou atteints de la maladie. Ceci parce que nous avons tous deux gènes qui codent pour l’activité de la ferrochélatase, l'un hérité de notre mère et l'autre de notre père. Il faut que les gènes soient tous deux défectueux pour permettre de développer une PPE. La plupart des patients atteints de PPE reçoivent de l'un des deux parents un gène sévèrement modifié (mutation) et de l'autre parent un gène moins gravement atteint (allèle faible ou hypomorphe).Un seul gène anormal n'est pas suffisant pour provoquer une PPE. Le gène le plus sévèrement modifié est très rare, mais le gène le moins sévèrement modifié est présent chez environ 10% de la population européenne. Le gène le plus sévèrement modifié peut être hérité d'une lignée familiale, mais la PPE ne s’exprime que s’il « rencontre » de nouveau le gène le plus fréquent mais moins grave. C'est pourquoi la maladie saute parfois des générations avant qu'un autre membre de la famille ne développe une PPE.
Si vous êtes atteint de PPE, le risque que vos enfants développent une PPE dépend des gènes que votre partenaire porte, mais ce risque est généralement faible. Si votre partenaire fait partie des neuf personnes sur dix qui ont des gènes normaux, il n'y a théoriquement aucun risque. Si votre partenaire est porteur du gène le moins sévèrement modifié (une chance sur 10), le risque d’avoir un enfant atteint de PPE est de un sur quatre.
Nous vous recommandons de vous adresser à un service de génétique clinique ou à un spécialiste des porphyries pour demander des conseils sur cette hérédité et sur les examens génétiques disponibles.
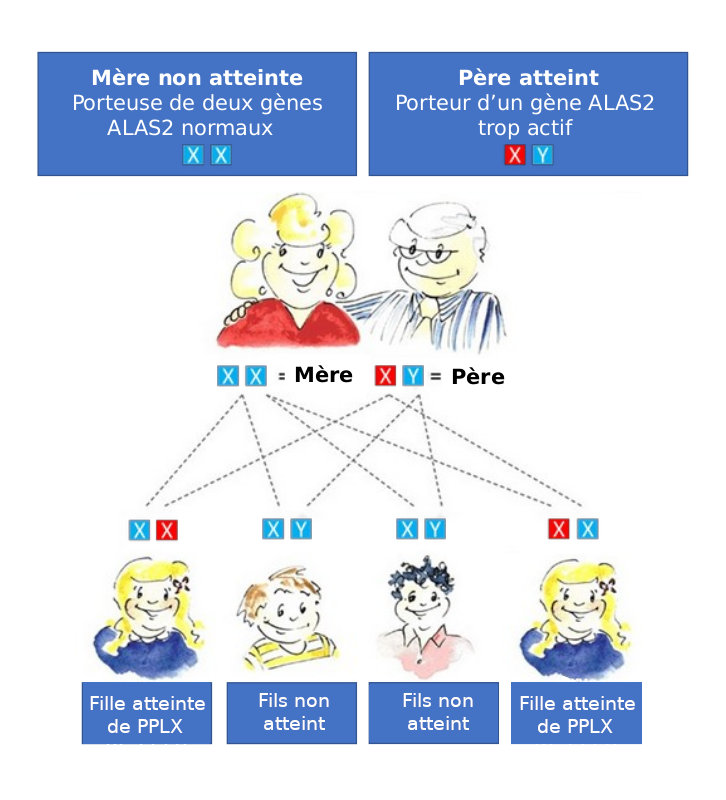
Dans la PPLX, le gène qui code pour l’activité de l’ALAS2 est trop actif. Il est situé sur le chromosome X. Un chromosome X, associé à un second chromosome X ou Y, détermine le sexe d'un enfant (féminin pour l’association de chromosomes XX et masculin pour l’association de chromosomes XY). Dans le cas de la PPLX, la présence d’un seul gène trop actif suffit à provoquer la maladie. Les pères atteints de PPLX transmettent la maladie à toutes leurs filles, mais ne peuvent pas la transmettre à un fils (qui hérite du chromosome Y normal de son père). (Voir ci-dessous)
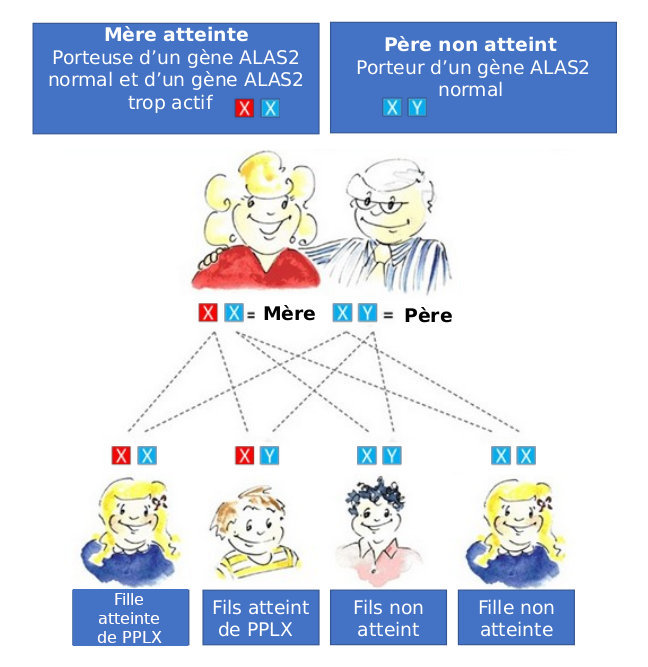
Les mères atteintes de PPLX transmettent leur gène ALAS2 trop actif à la moitié de leurs filles et fils. En moyenne, 50 % des descendants d'un parent atteint, que ce soit le père ou la mère, sont atteints de PPLX. (Voir ci-dessous)
Très rarement, la PPE ou la PPLX peuvent survenir plus tard au cours de la vie, souvent alors associées à une tumeur maligne sous-jacente.
7. La PPE et la PPLX sont-elles des maladies dangereuses ?
Un petit nombre de patients atteints de PPE et de PPLX peuvent développer des lésions dans le foie. Il n'est pas possible de prévoir à l’avance qui les développera sera touché mais heureusement, il s’agit d’une situation rare.Si vous devenez plus sensible à la lumière, si vous êtes de plus en plus fatigué(e) ou si le blanc de vos yeux commence à jaunir, vous devez demander à votre médecin de faire tester votre fonction hépatique (foie) dès que possible. Les patients patients atteints de PPE et de PPLX ont plus fréquemment des calculs biliaires que la population générale.
La grossesse et la procréation chez les patientes atteintes de PPE et de PPLX ne sont pas associées à des risques supplémentaires et l’évolution attendue pour le bébé est normale. Parfois, les femmes atteintes de PPE peuvent rester plus longtemps au soleil pendant leur grossesse.
Puisque les patients atteints de PPE évitent la lumière du soleil, ils ont souvent une insuffisance en vitamine D. De ce fait, leurs os contiennent moins de calcium que la normale.
Les patients atteints de PPE sont généralement légèrement anémiés, avec de faibles concentrations d'hémoglobine et de fer dans le sang. Cependant, la prise de fer peut augmenter la sensibilité à la lumière et les supplémentations en fer ne doivent être prises que sur prescription de votre médecin (Voir ci-dessous).
Il est recommandé de consulter votre médecin pour des contrôles réguliers - au moins une fois par an. Votre médecin surveillera votre concentration de protoporphyrines sanguines, votre concentration de vitamine D, le fonctionnement de votre foie et d'autres fonctions d’organes grâce à la réalisation d’analyses de sang annuelles. Le but d'une surveillance régulière est de détecter toute anomalie avant qu'elle ne s’aggrave.
8. Protection contre la lumière dans la PPE et la PPLX.
Dès l'enfance, les patients atteints de PPE tentent d'éviter toute exposition inutile au soleil et à de fortes sources de lumière artificielle. Des vêtements de protection tels que des chapeaux, des manches longues, des gants et des pantalons sont bénéfiques. Les tissus sombres et tissés serré protègent mieux que les vêtements fins aux couleurs claires. Les écrans solaires courants protègent principalement contre les rayons UV et ne protègent pas contre la lumière visible qui provoque les symptômes de la PPE. Les vitres des habitations et des voitures n'offrent aucune protection puisque la lumière visible nocive passe à travers la plupart des vitres. Les enseignants doivent être informés du diagnostic et de la nécessité d'exigences particulières telles qu'un placement en classe éloigné des fenêtres dans les écoles et le droit d’être dispensé des activités de plein air.9. Quels sont les traitements de la PPE et de la PPLX ?
L'afamélanotide (Scenesse®) est actuellement le seul traitement dont l'innocuité et l'efficacité ont été démontrées dans des essais cliniques. Son utilisation a été autorisée dans l'Union européenne en 2014 et aux États-Unis en 2019. Le traitement par l'afamélanotide augmente considérablement le temps que les patients atteints de PPE peuvent passer en plein soleil sans douleur et améliore leur qualité de vie. L'afamélanotide est administré sous forme d'implant qui est injecté sous la peau au-dessus de la hanche tous les deux mois. Des effets secondaires bénins ont été rapportés. L'afamélanotide n'est pas encore disponible dans tous les pays européens.Substances et interventions dont l'efficacité n'est pas encore prouvée
Un ensemble d'interventions et de substances ont été utilisées pour améliorer les symptômes de la PPE et de la PPLX, bien que la sécurité et l'efficacité de leur utilisation n'aient pas été étudiées dans le cadre d'essais cliniques. Les substances et interventions les plus couramment utilisées sont décrites ci-dessous.
• Bêta-carotène
Le bêta-carotène était autrefois prescrit dans le traitement de la PPE, mais peu de patients atteints de PPE ont trouvé utile d’en prendre. Le bêta-carotène est dérivé du produit chimique qui colore les carottes et donne généralement à la peau un ton légèrement orangé. Il est recommandé de discuter des risques et des avantages de cette option avec un spécialiste des porphyries avant d'entreprendre un tel traitement.
• Antihistaminiques
Les antihistaminiques, qui sont principalement utilisés dans le traitement des allergies, peuvent être utiles en cas de lésions ressemblant à de l’urticaire. Certains patients signalent un effet bénéfique supplémentaire d’une crème d'hydrocortisone appliquée sur une peau rouge ou gonflée. Les antihistaminiques plus anciens qui ont comme effet secondaire la somnolence peuvent également aider à dormir en cas de légère réaction phototoxique.
• Photothérapie
Les thérapies UVB et PUVA à bande étroite sont des traitements à la lumière ultraviolette qui sont administrés dans le traitement de différentes affections de la peau dans les services de dermatologie. Dans le traitement de la PPE, ils ont été utilisés pour augmenter la tolérance à la lumière en permettant à la peau de s'épaissir légèrement et de développer un bronzage. Cette thérapeutique consiste en une exposition prudente à des doses croissantes de rayonnement contrôlé d’UVB, généralement trois fois par semaine pendant au moins cinq semaines au printemps. Cela peut être peu pratique et incommodant pour certains patients. La photothérapie doit toujours être pratiquée par un photo-dermatologue qualifié. Il est fortement déconseillé aux patients de se rendre dans les salons autobronzants, car leurs sources lumineuses peuvent déclencher des réactions phototoxiques.
• D'autres traitements sont également à l'étude.
10. Soins et interventions de support utilisés dans la PPE et la PPLX.
• Soulagement d'une réaction phototoxique douloureuseLa douleur sévère à type de brûlure ressentie au niveau de la peau après une exposition à la lumière est difficile à soulager. De nombreux patients atteints de PPE signalent un soulagement temporaire par des bains froids, l’application de compresses ou tissus humides et froids ou bien d’autres remèdes tels que l'aloe vera. D’autres patients rapportent un soulagement considérable de la douleur grâce à l'eau chaude ou à la vapeur d’eau. Aucun analgésique n'est particulièrement efficace. Le choix et l’essai d’analgésiques doivent être effectués en collaboration avec votre médecin.
• Vitamine D
La vitamine D est principalement produite dans la peau exposée au soleil, mais une partie de la vitamine D provient également d'aliments tels que les poissons gras, les œufs, la viande et les céréales. Les personnes qui évitent le soleil développent souvent une carence en vitamine D et tous les patients atteints de PPE doivent prendre de la vitamine D à dose recommandée.
• Supplémentation en fer
De nombreux patients atteints de PPE ont des concentrations de fer (ferritine) et d'hémoglobine légèrement faibles. Il peut donc être difficile pour les médecins de comprendre si vous souffrez d'une véritable anémie par carence en fer et si vous avez besoin d'une supplémentation en fer. Il est utile de pouvoir comparer les résultats actuels avec des résultats antérieurs de dosage du fer et de l’hémoglobine dans le sang.
La carence en fer qui provoque des symptômes dus à l'anémie doit être traitée comme chez tout autre patient. Cependant chez les patients atteints de PPE, la supplémentation en fer peut accélérer la production de globules rouges dans la moelle osseuse et augmenter la concentration de protoporphyrines dans le sang. Cela peut entraîner une augmentation de la sensibilité à la lumière. Au contraire, cela ne se produit pas chez les patients atteint de PPLX, chez lesquels une supplémentation en fer a tendance à entraîner une réduction de la concentration des protoporphyrines dans le sang.
• Écrans solaires (crèmes, lotions ...)
Etant donné que c’est la lumière visible qui est responsable des symptômes cutanés chez les patients atteints de PPE et de PPLX, les écrans solaires les plus courants et disponibles qui protègent contre les rayons ultraviolets (en particulier les UVB) ne sont pas très efficaces.
• Filtres de lumière / Films teintés
La plupart des filtres adaptés aux vitres de voitures et de bâtiments (bureau, domicile, école ...) sont conçus pour bloquer la lumière ultraviolette. Bien qu’ils soient teintés de couleurs fumées ou grises, ils laissent passer la majeure partie de la lumière visible. Les filtres qui bloquent sélectivement la lumière la plus nocive dans la PPE sont des filtres jaunes. Ces filtres peuvent être appliqués sur les fenêtres des habitations, des écoles ou des bureaux ou même sur les vitres latérales des voitures. Avant d'appliquer des films teintés sur les vitres de la voiture, vous devez vérifier auprès des autorités compétentes en matière de circulation routière quels films teintés sont acceptables et respectent les lois de la circulation routière locales.
• Protection du foie
Une consommation excessive d'alcool ou d'autres substances pouvant endommager le foie doit être évitée et vous devez être vacciné contre les hépatites A et B.
11. Informations complémentaires relatives à la PPE et la PPLX.
• Certains médicaments peuvent-ils aggraver la PPE ?La PPE diffère des porphyries hépatiques aiguës qui peuvent être aggravées par certains médicaments. À moins d'être allergiques à un médicament, les personnes atteintes de PPE peuvent recevoir tout médicament que leur état de santé nécessite.
• Traitement au laser
Les traitements au laser pour la chirurgie oculaire ou l'épilation n'ont pas été signalés comme posant des problèmes chez les patients atteints de PPE. Les lasers bleus utilisés pour le traitement des caries dentaires peuvent provoquer des brûlures aux gencives. Les dentistes doivent être informés du diagnostic de PPE afin de pouvoir diriger le faisceau laser avec soin.
• Sources lumineuses en soins de santé
Couvrir les lampes opératoires (scialytiques) avec des filtres jaunes n'est pas nécessaire pour la plupart des opérations, cependant, le personnel de santé doit toujours être informé du diagnostic de PPE afin d’éviter l’utilisation d’un éclairage inutilement puissant pour les interventions chirurgicales les plus longues. L'examen de l'intérieur du corps à l'aide d'un instrument flexible et lumineux appelé endoscope est également sans danger.
Pour les opérations chirurgicales ou les endoscopies chez des patients atteints d'une maladie hépatique grave liée à la PPE, les médecins doivent demander conseil à un spécialiste des porphyries, car les scialytiques doivent être recouverts de filtres jaunes. Les centres spécialisés dans les porphyries peuvent fournir des conseils complémentaires si nécessaire.
12. Peut-on guérir la PPE et la PPLX ?
À l'heure actuelle, il n'y a pas d’autre remède pour la PPE que la greffe de moelle osseuse. Ce traitement est associé à des risques tellement élevés de complications et même de décès qu'il n'est utilisé que dans des situations très particulières et compliquées.13. Où puis-je obtenir davantage d'informations au sujet de la PPE et de la PPLX ?
Les informations disponibles sur ce site internet ont été rédigées et mises à jour par un groupe de spécialistes des porphyries travaillant ensemble au sein du réseau européen Ipnet et vérifiées par des représentants d'associations de patients.Bien que plusieurs autres sources d'informations puissent être trouvées sur Internet, elles peuvent ne pas avoir été écrites ou examinées par des spécialistes des porphyries.
Les associations de patients peuvent être également un bon point de contact pour obtenir des informations, développer un réseau et obtenir du soutien. Les divers groupes de patients atteints de porphyrie dans différents pays européens sont répertoriés sur le site internet du réseau européen des porphyries et sur le site internet de la coalition mondiale de défense des intérêts des patients atteints de porphyrie (GPAC).
Date de la dernière mise à jour : mai 2021
Traduction par le Docteur Neïla Talbi, Centre Français des Porphyries, CHU Louis Mourier - APHP, Colombes, France
